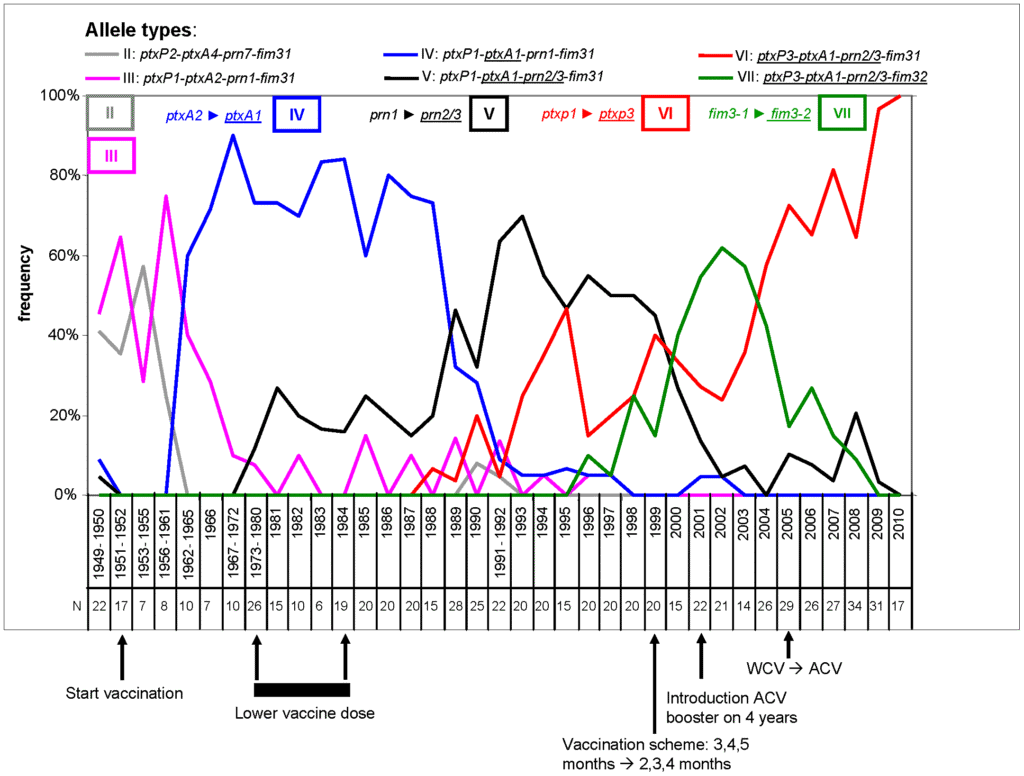
Una lettura geo-epidemiologica comparativa di sei mappe mondiali.
Abstract
La comparazione visiva di sei mappe mondiali – relative a coperture vaccinali pediatriche complessive, condizioni igienico-sanitarie, malattie infiammatorie croniche intestinali, disturbi dello spettro autistico e tumori infantili – mostra una sovrapposizione geografica difficilmente ignorabile. Le aree del mondo che presentano le più elevate coperture vaccinali pediatriche e i migliori indicatori igienico-sanitari coincidono in larga misura con quelle in cui risultano più elevate le incidenze o prevalenze registrate di MICI (Malattie Infiammatorie Croniche Intestinali) e ASD (Autism Spectrum Disorder) e tumori infantili. Tale osservazione non consente, da sola, di stabilire un rapporto causale, ma permette di individuare un pattern geografico coerente, meritevole di analisi epidemiologica più approfondita. L’obiettivo di questa disamina è descrivere i fatti così come appaiono dalle mappe, distinguendo la constatazione visiva dall’interpretazione causale.
1. Premessa
Le mappe epidemiologiche (da 1 a 6) non dimostrano da sole una causa. Tuttavia, possono rendere visibili configurazioni geografiche che meritano attenzione.
Nel caso in esame, sono stati posti a confronto sei grafici mondiali:
- coperture vaccinali pediatriche complessive;
- coperture vaccinali pediatriche riferite al 2019
- condizioni igienico-sanitarie;
- malattie infiammatorie croniche intestinali;
- disturbi dello spettro autistico;
- incidenza dei tumori infantili (2022)
Il dato che emerge non è frammentario. Non si tratta di sei distribuzioni casuali, né di mappe indipendenti tra loro. Al contrario, osservate insieme, esse sembrano disegnare una geografia ricorrente.
Le stesse aree del mondo tendono a comparire nelle fasce più elevate.
2. Il primo dato: le coperture vaccinali pediatriche
Il grafico relativo alle coperture vaccinali pediatriche complessive mostra valori più elevati soprattutto nei Paesi ad alto sviluppo sanitario: Nord America, Europa occidentale e settentrionale, Australia, Nuova Zelanda, Giappone, Corea del Sud e alcune altre aree ad alto reddito.
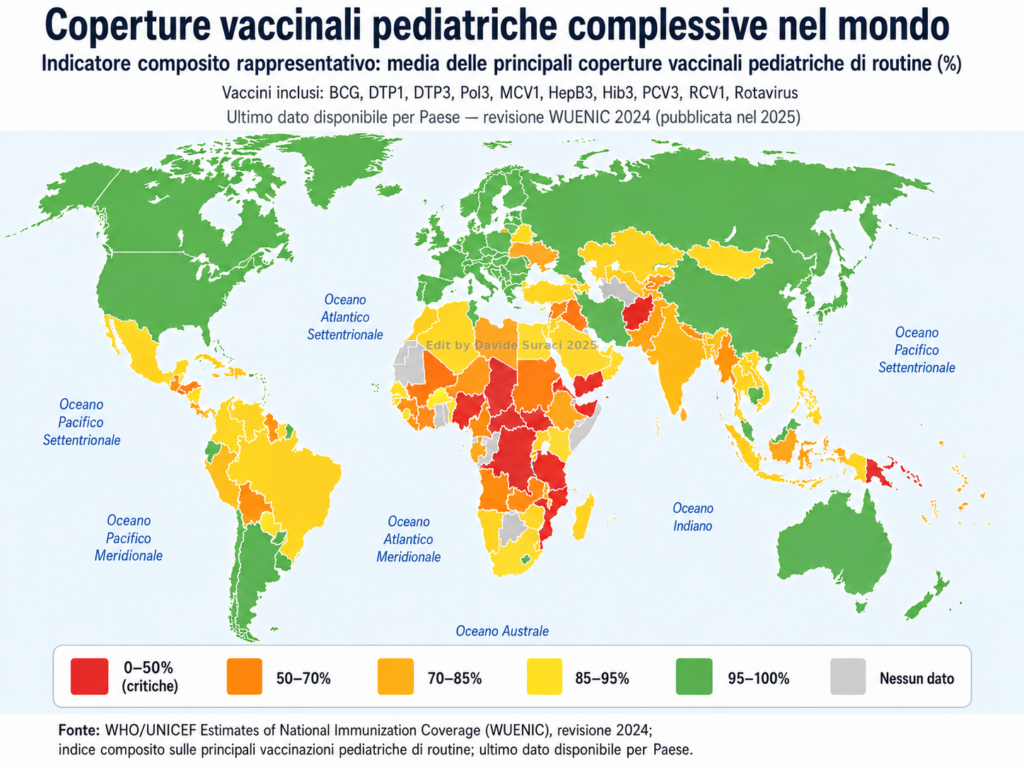
Mappa mondiale rappresentativa delle coperture vaccinali pediatriche complessive per Paese. Le tonalità più intense indicano aree con coperture più elevate nei programmi vaccinali dell’infanzia, mentre le tonalità più chiare indicano coperture inferiori o dati meno completi. La distribuzione evidenzia valori generalmente più alti nei Paesi con sistemi sanitari maggiormente strutturati.
Queste aree sono caratterizzate da sistemi sanitari strutturati, programmi vaccinali estesi, maggiore accesso ai servizi pediatrici e capacità amministrativa di raggiungere quote elevate della popolazione infantile.
Il dato, in sé, non sorprende. Le coperture vaccinali più alte si osservano laddove i sistemi sanitari sono più organizzati, più capillari e più capaci di registrare e completare i cicli di prevenzione pediatrica.
Tuttavia, ciò che assume rilievo è la sovrapposizione di questa mappa con le altre.
3. Conferma indipendente del pattern vaccinale composito
Un ulteriore elemento di interesse è offerto dalla mappa della copertura vaccinale mondiale del 2019, basata sulla media di più vaccinazioni pediatriche di routine.
Questa mappa non modifica il presupposto dell’analisi, già fondata su un indicatore composito delle coperture vaccinali pediatriche. Il suo valore è diverso: essa fornisce una conferma visiva indipendente della medesima configurazione geografica.

Nuova mappa di conferma indipendente del pattern vaccinale composito.
Anche utilizzando una diversa rappresentazione grafica, una diversa classificazione delle fasce percentuali e una diversa fonte visiva, la geografia delle alte coperture vaccinali pediatriche resta sostanzialmente invariata. Le aree che si collocano nelle fasce più elevate sono ancora, in larga misura, Nord America, Europa occidentale e settentrionale, Australia, Nuova Zelanda, Giappone, Corea del Sud e altri Paesi ad alto sviluppo sanitario.
Questo rafforza l’osservazione centrale dell’articolo: la sovrapposizione geografica non sembra dipendere da una singola elaborazione grafica, né da una specifica scelta cromatica o classificatoria. Una seconda rappresentazione delle coperture vaccinali pediatriche complessive restituisce la stessa geografia di fondo.
Ne deriva che le aree con maggiore incidenza o prevalenza registrata di MICI e disturbi dello spettro autistico coincidono non soltanto con il grafico composito utilizzato nell’analisi principale, ma anche con una ulteriore mappa indipendente della copertura vaccinale pediatrica complessiva.
Il dato, quindi, non introduce una nuova conclusione causale. Rafforza piuttosto la robustezza descrittiva del pattern: la co-localizzazione tra alte coperture vaccinali pediatriche, migliori condizioni igienico-sanitarie e maggiori frequenze registrate di MICI e ASD appare stabile anche al variare della rappresentazione grafica della variabile vaccinale.
4. Il secondo dato: le condizioni igienico-sanitarie
Il grafico sulle condizioni igienico-sanitarie mostra una distribuzione in parte analoga.
Le aree con migliori condizioni igienico-sanitarie coincidono in larga misura con quelle che presentano le coperture vaccinali pediatriche più alte. Anche in questo caso ricorrono Nord America, Europa occidentale e settentrionale, Oceania sviluppata e parte dell’Asia ad alto reddito.
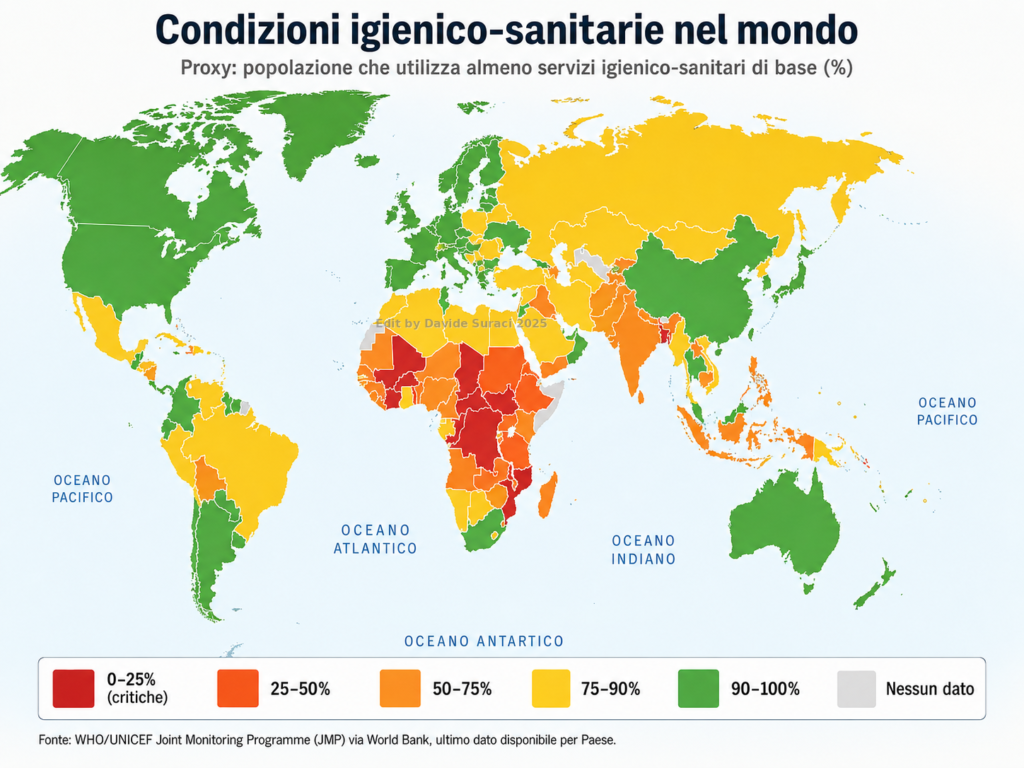
Mappa mondiale rappresentativa delle condizioni igienico-sanitarie per Paese, basata sull’accesso a servizi igienici e infrastrutture sanitarie di base. Le aree con valori più elevati corrispondono a contesti con maggiore disponibilità di acqua sicura, servizi igienici, reti sanitarie e infrastrutture pubbliche consolidate.
Il denominatore comune apparente è un contesto socio-sanitario avanzato: acqua sicura, servizi igienici diffusi, urbanizzazione, accesso alle cure, infrastrutture pubbliche, prevenzione, registri sanitari e sorveglianza epidemiologica.
Dunque, già tra i primi due grafici emerge una forte co-localizzazione: le aree caratterizzate da più elevate coperture vaccinali pediatriche sono anche, in larga misura, quelle che presentano le migliori condizioni igienico-sanitarie. Si tratta tuttavia di due variabili concettualmente indipendenti l’una dall’altra, pur risultando frequentemente associate nella distribuzione geografica osservata.
5. Il terzo dato: le malattie infiammatorie croniche intestinali
Il grafico relativo alle malattie infiammatorie croniche intestinali mostra valori più elevati proprio in molte delle stesse aree: Nord America, Europa occidentale e settentrionale, Australia, Nuova Zelanda e altri Paesi ad alto sviluppo.
Qui la sovrapposizione diventa più significativa.
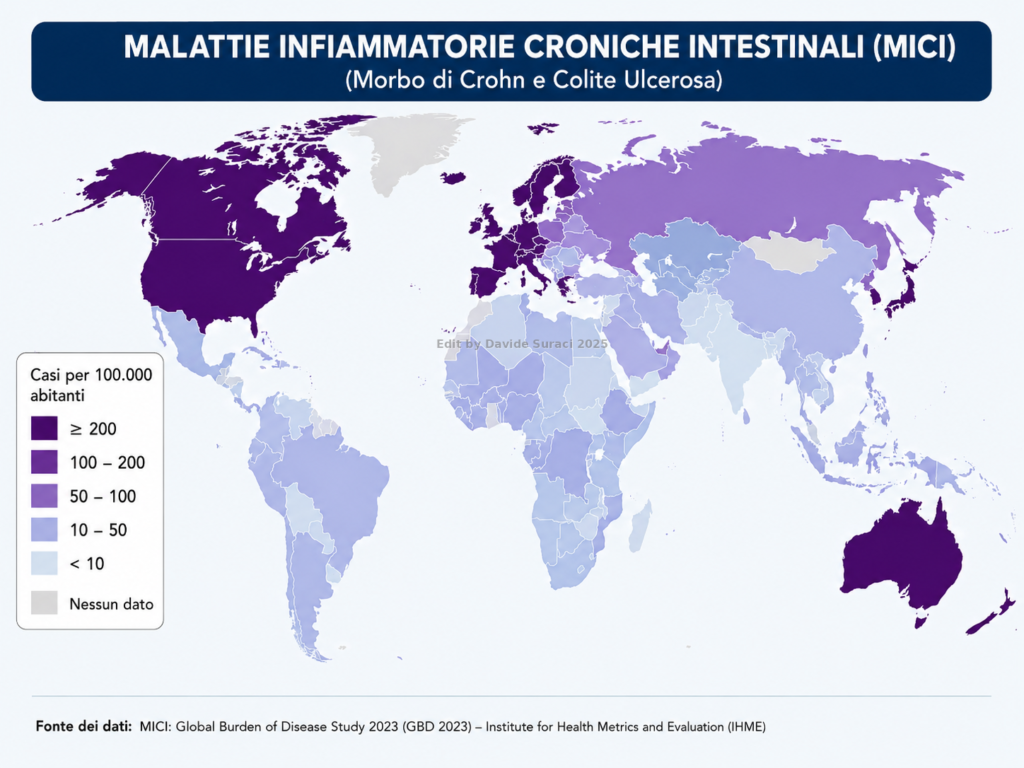
Mappa mondiale rappresentativa della distribuzione delle Malattie Infiammatorie Croniche Intestinali, comprendenti principalmente malattia di Crohn e rettocolite ulcerosa. Le tonalità più intense indicano aree con maggiore incidenza o prevalenza registrata/stimata, particolarmente concentrate nei Paesi ad alto sviluppo socio-sanitario.
Le MICI – comprendenti principalmente malattia di Crohn e rettocolite ulcerosa – sono patologie immuno-mediate, multifattoriali, la cui distribuzione mondiale appare storicamente più marcata nei Paesi industrializzati. La loro maggiore frequenza registrata nelle aree ad alto sviluppo sanitario può dipendere da più fattori: dieta, urbanizzazione, esposizioni ambientali, microbioma, uso di antibiotici, abitudini di vita, accesso alla diagnosi e qualità dei registri.
Ma, restando alla constatazione grafica, il fatto visibile è questo: le aree con maggiore incidenza o prevalenza registrata di MICI coincidono in larga misura con quelle che presentano alte coperture vaccinali pediatriche e migliori condizioni igienico-sanitarie, cioè due variabili che, pur appartenendo entrambe al contesto socio-sanitario, non sono automaticamente interdipendenti né sovrapponibili sul piano concettuale ed epidemiologico.
Questa coincidenza non è una prova causale. È però un pattern.
6. Il quarto dato: i disturbi dello spettro autistico
Analoga osservazione emerge dal grafico relativo ai disturbi dello spettro autistico.
Anche in questo caso, i valori più elevati risultano concentrati in larga misura nelle aree del mondo a maggiore sviluppo sanitario. La distribuzione geografica osservata appare troppo marcata e ricorrente per essere spiegata esclusivamente con differenze diagnostiche o con una maggiore capacità di registrazione dei casi, soprattutto considerando che, in linea generale, le manifestazioni dello spettro autistico tendono a rendersi riconoscibili indipendentemente dal livello di sofisticazione dei sistemi sanitari.
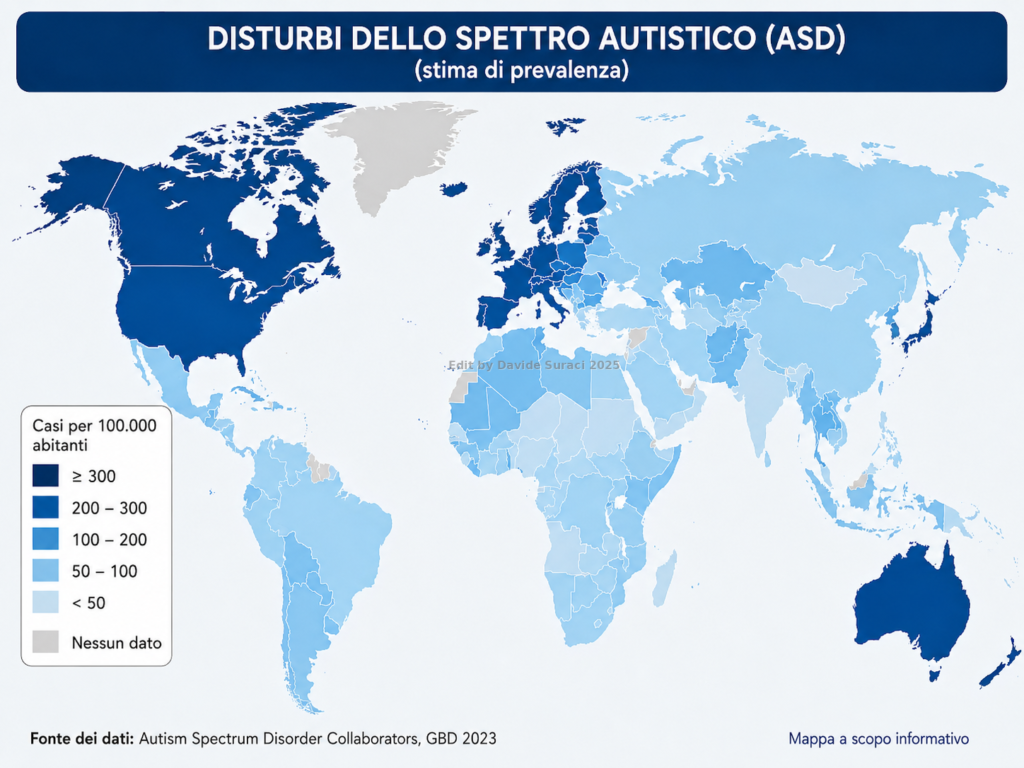
Mappa mondiale rappresentativa della distribuzione dei disturbi dello spettro autistico per Paese. Le tonalità più intense indicano aree con maggiore prevalenza registrata o stimata, anche in relazione alla capacità diagnostica, alla presenza di servizi neuropsichiatrici e alla completezza dei sistemi di rilevazione epidemiologica.
Tuttavia, osservando la mappa insieme alle precedenti, emerge nuovamente una co-localizzazione geografica: molte delle aree con maggiore prevalenza registrata di ASD coincidono con quelle ad alta copertura vaccinale pediatrica complessiva e con condizioni igienico-sanitarie considerate migliori secondo gli indicatori internazionali comunemente utilizzati, ossia maggiore accesso ad acqua potabile sicura, sistemi fognari e servizi igienici efficienti, minore esposizione ad agenti patogeni ambientali, più elevati standard abitativi, maggiore sicurezza alimentare e più ampia disponibilità di servizi sanitari strutturati. Si tratta tuttavia di condizioni già storicamente presenti e consolidate in tali contesti, dunque variabili strutturali preesistenti che, proprio per la loro stabilità temporale, non sembrano spiegare da sole il loro contributo alla riduzione dell’incidenza di ASD.
Anche qui, il dato va letto con precisione.
La mappa mostra che le distribuzioni geografiche non appaiono casualmente separate né reciprocamente indipendenti: osservando i grafici nel loro insieme, emerge una sovrapposizione ricorrente tra le stesse aree del mondo. In particolare, i Paesi che presentano le più elevate coperture vaccinali pediatriche tendono a coincidere con quelli in cui ASD e MICI risultano più frequentemente registrati o stimati. Questo non significa automaticamente che una variabile sia la causa dell’altra, ma indica che le quattro distribuzioni seguono una configurazione geografica simile e quindi potenzialmente collegata da fattori comuni o interagenti. Le condizioni di contesto consolidate – come migliore organizzazione sanitaria, maggiore igiene o più elevata capacità diagnostica – rappresentano caratteristiche strutturali comuni a tali aree, ma non costituiscono di per sé una spiegazione sufficiente del pattern osservato né una motivazione per escludere altre variabili dall’analisi epidemiologica.
7. Un quinto dato: l’incidenza registrata dei tumori infantili
Un ulteriore elemento comparativo è offerto dalla mappa mondiale dell’incidenza registrata dei tumori infantili. La sua rilevanza, in questo contesto, non consiste soltanto nel dato oncologico in sé, ma nella sua geo-localizzazione rispetto alla distribuzione globale delle coperture vaccinali pediatriche. Anche per i tumori infantili, infatti, la mappa mostra una concentrazione dei valori più elevati nelle stesse macro-aree del mondo in cui risultano generalmente più alte le coperture vaccinali: Nord America, Europa occidentale e settentrionale, Australia, Nuova Zelanda, Giappone e altri Paesi ad alto sviluppo sanitario. Al contrario, molte aree caratterizzate da coperture vaccinali pediatriche più basse, in particolare ampie porzioni dell’Africa subsahariana e alcuni Paesi dell’Asia meridionale, mostrano anche una minore incidenza registrata di tumori infantili. Questa osservazione va tuttavia formulata a livello di macro-aree e non come regola applicabile uniformemente a singoli Paesi o a categorie geografiche generiche, come i Paesi insulari, che presentano profili molto eterogenei.
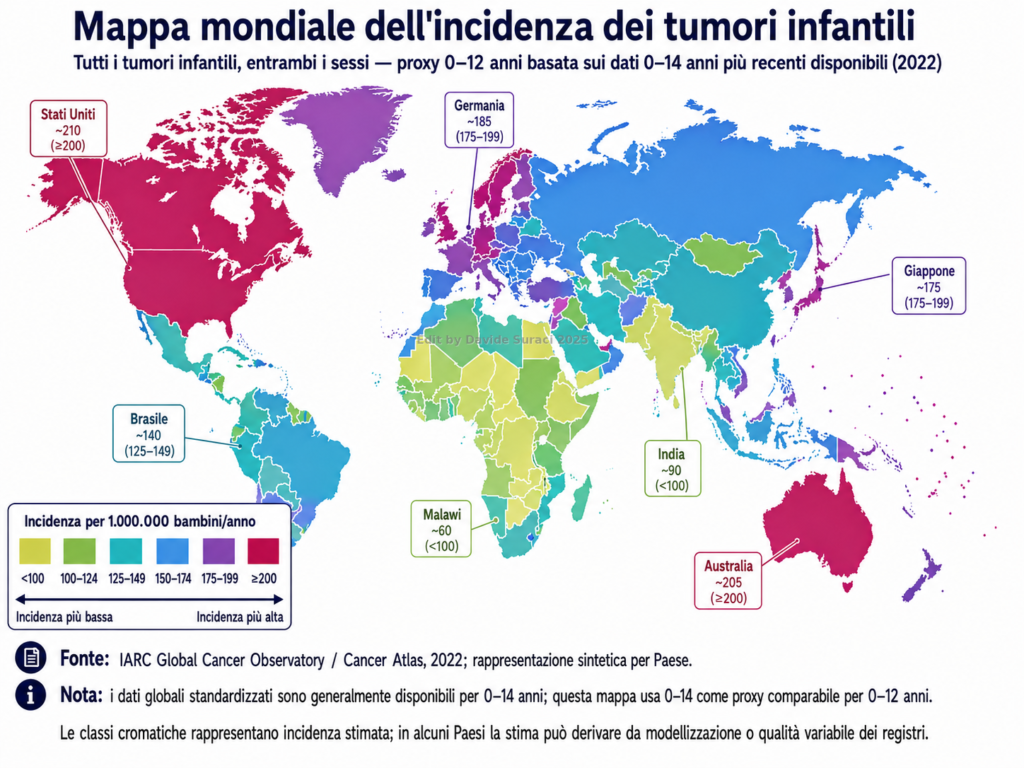
La mappa mostra l’incidenza stimata dei tumori pediatrici su base geografica, evidenziando una maggiore concentrazione dei valori registrati in Nord America, Europa, Australia, Nuova Zelanda, Giappone e in altri Paesi ad alto sviluppo sanitario. Il confronto con la mappa globale delle coperture vaccinali pediatriche mostra una co-localizzazione descrittiva tra aree ad alta copertura vaccinale e aree a maggiore incidenza registrata di patologie pediatriche complesse. Specularmente, diverse aree a bassa copertura vaccinale, soprattutto in alcune regioni dell’Africa subsahariana e dell’Asia meridionale, mostrano una minore incidenza registrata. Il dato va interpretato come osservazione ecologica aggregata, non come affermazione valida uniformemente per ogni singolo Paese.
La relazione che emerge è quindi, prima di tutto, una relazione geografica: le patologie pediatriche complesse considerate in questa analisi – MICI, disturbi dello spettro autistico e, ora, tumori infantili – tendono a risultare maggiormente registrate nelle stesse aree del mondo in cui la copertura vaccinale pediatrica è più alta. Specularmente, nei territori in cui le coperture vaccinali risultano più basse, tali patologie appaiono meno frequenti nei dati disponibili. La relazione osservabile è quindi, sul piano descrittivo, una relazione ecologica positiva tra copertura vaccinale pediatrica e incidenza registrata delle patologie considerate: le aree con coperture più alte tendono a mostrare incidenze registrate più alte, mentre molte aree con coperture più basse tendono a mostrare incidenze registrate più basse.
Questo elemento è particolarmente significativo perché i tumori infantili costituiscono un indicatore diverso da MICI e ASD. Non si tratta di condizioni la cui identificazione dipende soltanto da categorie diagnostiche neuropsichiatriche, da percorsi specialistici gastroenterologici o da differenze culturali nel riconoscimento dei sintomi. I tumori pediatrici sono malattie gravi, spesso rapidamente evolutive, che tuttavia richiedono comunque una filiera diagnostica e registrativa articolata per essere riconosciuti, classificati e riportati come tali. La loro distribuzione geografica registrata, quindi, permette di osservare se il pattern già emerso per MICI e ASD si ripresenti anche per una categoria patologica molto diversa. Il fatto che anche questa mappa mostri una maggiore concentrazione nelle aree a più elevata copertura vaccinale rafforza il valore descrittivo della sovrapposizione geografica.
Secondo l’IARC, nel 2022 oltre 275.000 bambini e adolescenti tra 0 e 19 anni hanno ricevuto una diagnosi di cancro nel mondo, con oltre 105.000 decessi; la stessa agenzia precisa tuttavia che i numeri reali potrebbero essere molto più alti, perché in molti Paesi il cancro infantile è difficile da diagnosticare. Questo aspetto non annulla la co-localizzazione osservata, ma impone di interpretarla correttamente: la mappa rappresenta l’incidenza registrata, non necessariamente l’incidenza biologica reale. Di conseguenza, la sovrapposizione geografica tra alte coperture vaccinali e maggiore incidenza dei tumori infantili deve essere letta come un dato ecologico aggregato, capace di descrivere un pattern territoriale ma non, da solo, di stabilire una relazione causale.
La serie IARC-IACR International Incidence of Childhood Cancer nasce proprio per rendere comparabili i dati sui nuovi casi di tumore infantile nel mondo; il terzo volume, pur ampliato rispetto ai precedenti, si basa su dati di alta qualità provenienti da 308 registri di popolazione in 82 Paesi e territori, confermando che la copertura informativa globale è ancora disomogenea. Anche le stime WHO/UNICEF sulle coperture vaccinali, utilizzate per descrivere la performance dei programmi vaccinali pediatrici di routine, derivano dalla revisione di fonti eterogenee e disponibili a livello nazionale. Ciò significa che entrambe le mappe — quella vaccinale e quella oncologica — sono costruite su dati aggregati e con livelli variabili di precisione; tuttavia, proprio il confronto tra queste geografie consente di evidenziare una sovrapposizione ricorrente tra aree ad alta vaccinazione e aree ad alta registrazione di patologie pediatriche complesse.
Pertanto, l’aggiunta dei tumori infantili al confronto geografico amplia il quadro già osservato per MICI e ASD. Non si tratta più soltanto di una corrispondenza isolata tra una singola patologia e la copertura vaccinale, ma di un pattern geo-epidemiologico più ampio: le stesse macro-aree globali in cui le coperture vaccinali pediatriche risultano più alte sono anche quelle in cui più frequentemente vengono registrate patologie pediatriche complesse.
Questo dato non chiude il discorso causale, ma ne definisce meglio l’oggetto: occorre comprendere perché tali patologie risultino sistematicamente più rappresentate nelle aree ad alta copertura vaccinale e meno rappresentate nelle aree a bassa copertura vaccinale, distinguendo tra incidenza biologica reale, accesso alla diagnosi, capacità di registrazione, esposizioni ambientali e altri fattori territoriali condivisi.
8. La constatazione centrale
La constatazione principale può essere formulata così:
Le aree del mondo con maggiore incidenza o prevalenza registrata di MICI, disturbi dello spettro autistico (ASD) e tumori infantili coincidono in larga misura con quelle espresse dal grafico relativo alle più elevate coperture vaccinali pediatriche complessive.
A questa constatazione se ne aggiunge una seconda:
Le stesse aree coincidono anche con quelle caratterizzate da migliori condizioni igienico-sanitarie.
Il pattern complessivo è dunque il seguente:
alta copertura vaccinale pediatrica, in un contesto di buone condizioni igienico-sanitarie, maggiore incidenza o prevalenza registrata di MICI, maggiore prevalenza registrata di ASD e di tumori infantili
La sovrapposizione appare geograficamente marcata.
9. Cosa si può affermare
Si può affermare che i sei grafici mostrano una co-localizzazione geografica rilevante.
Si può affermare che le aree ad alta incidenza o prevalenza registrata di MICI, ASD e tumori infantili sono, in larga misura, le stesse aree ad alta copertura vaccinale pediatrica complessiva.
Si può affermare che questo pattern merita di essere analizzato con dati numerici Paese-per-Paese, mediante tabelle epidemiologiche, soglie esplicite, analisi di correlazione e controllo dei principali fattori confondenti.
Emerge spontanea una sola domanda: “come mai in un contesto sociale, economico, igienico-sanitario, alimentare e politico che – almeno in teoria – hanno già risolto i problemi connessi alla diffusione delle malattie infettive, non si guarda al contesto in cui si originano questi tre grandi gruppi di patologie (MICI, ASD, tumori infantili)?”
Questa distinzione è decisiva.
La sovrapposizione geografica è un fatto osservabile. La causalità è un’ipotesi da dimostrare studiando le cause più probabili all’origine di questi due grandi gruppi di patologie emergenti nei Paesi ricchi.
10. Il nodo interpretativo
Il problema non è negare il pattern. Il pattern esiste, almeno nella rappresentazione grafica comparata.
Il problema è stabilire che cosa esso significhi.
Una prima interpretazione è che la copertura vaccinale pediatrica complessiva rappresenti una variabile espositiva candidata, da sottoporre a verifica epidemiologica che, almeno allo stato attuale, nessun settore rilevante del mondo accademico sembra realmente intenzionato a investigare in modo sistematico.
Una seconda interpretazione è che la copertura vaccinale rappresenti soprattutto un criterio politico-amministrativo utilizzato per controllare il grado di adesione delle popolazioni ai programmi sanitari istituzionali.
Le due letture non sono identiche.
La prima pone l’attenzione sull’esposizione vaccinale come possibile determinante da indagare.
La seconda considera la vaccinazione come marcatore esclusivo e arbitrario di un ecosistema sanitario più ampio.
Entrambe richiedono dati più fini delle mappe: dati individuali, serie temporali, confronto tra popolazioni, controllo dei confondenti, stratificazione per reddito, area geografica, accesso diagnostico, dieta, urbanizzazione, antibiotici, familiarità e numerosi altri fattori ambientali.
11. Perché il dato visivo resta rilevante
Il fatto che una mappa non provi una causa non significa che sia priva di valore.
Le mappe servono a generare domande.
In questo caso, la domanda è legittima: perché le aree con più alte coperture vaccinali pediatriche e migliori condizioni igienico-sanitarie coincidono con quelle in cui risultano più elevate le frequenze registrate di MICI, ASD e tumori infantili?
La risposta non può essere liquidata con una formula unica. Ma nemmeno la domanda può essere ignorata.
Il pattern suggerisce che la distribuzione di queste condizioni non sia casuale. Essa sembra seguire la geografia dello sviluppo socio-sanitario avanzato. All’interno di questa geografia, la vaccinazione pediatrica complessiva è una delle variabili più visibili e misurabili, ma non l’unica.
12. Conclusione
Dalla comparazione dei quattro grafici emerge una constatazione netta: le aree del mondo con maggiore incidenza o prevalenza registrata di MICI, disturbi dello spettro autistico e tumori infantili coincidono in larga misura con quelle a più elevata copertura vaccinale pediatrica complessiva e con migliori condizioni igienico-sanitarie.
Questo dato descrive una co-localizzazione geografica.
Non dimostra, da solo, un rapporto causale.
Tuttavia, proprio perché la sovrapposizione appare marcata, essa merita di essere studiata in modo sistematico, con dati originali, criteri trasparenti e analisi epidemiologiche controllate.
La questione non è stabilire a priori una causa, né escluderla per principio. La questione è riconoscere il pattern, descriverlo correttamente e trasformarlo in una domanda scientifica verificabile.
Le mappe, in questo senso, non chiudono il discorso. Lo aprono.
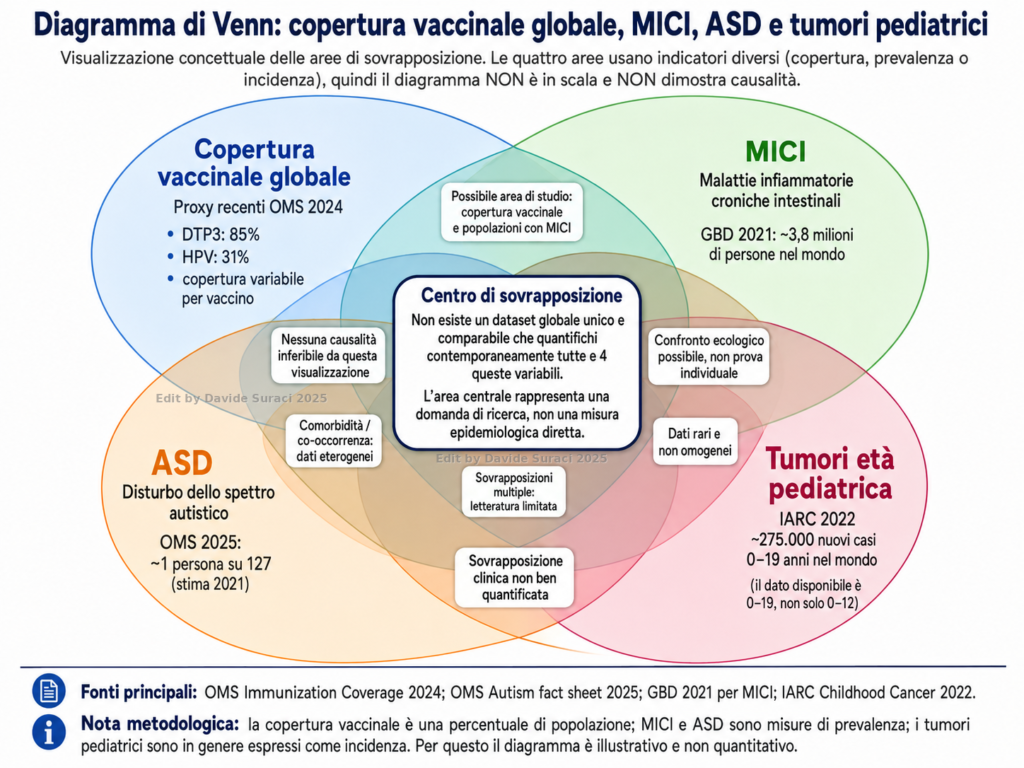
Appendice – Una proposta di indagine
Bibliografia
Fonti principali: WHO/UNICEF WUENIC per le coperture vaccinali pediatriche; WHO/UNICEF JMP e World Bank per le condizioni igienico-sanitarie; IHME/GBD 2021 e studi correlati per MICI e disturbi dello spettro autistico.
- World Health Organization / UNICEF. WHO/UNICEF Estimates of National Immunization Coverage – 2024 revision. WHO, UNICEF, 2025.
https://www.who.int/teams/immunization-vaccines-and-biologicals/immunization-analysis-and-insights/global-monitoring/immunization-coverage/who-unicef-estimates-of-national-immunization-coverage - World Health Organization / UNICEF. WHO UNICEF Immunization Coverage Estimates 2024 revision – notes. WHO, UNICEF, 15 luglio 2025.
https://www.who.int/docs/default-source/immunization/immunization-coverage/wuenic_notes.pdf?sfvrsn=88ff590d_6 - World Health Organization / UNICEF. WHO/UNICEF estimates of national immunization coverage – Questions and answers. WHO, 7 luglio 2025.
https://www.who.int/news-room/questions-and-answers/item/who-unicef-estimates-of-national-immunization-coverage - UNICEF Data. Vaccination and Immunization Statistics. UNICEF Data, 2025.
https://data.unicef.org/topic/child-health/immunization/ - UNICEF Data. Immunization Coverage Estimates Data Visualization. UNICEF Data.
https://data.unicef.org/resources/immunization-coverage-estimates-data-visualization/ - World Bank. Immunization, DPT (% of children ages 12-23 months), indicator SH.IMM.IDPT. World Development Indicators.
https://data.worldbank.org/indicator/SH.IMM.IDPT - World Bank DataBank. Metadata Glossary – Immunization, DPT (% of children ages 12-23 months), SH.IMM.IDPT.
https://databank.worldbank.org/metadataglossary/world-development-indicators/series/SH.IMM.IDPT - WHO/UNICEF Joint Monitoring Programme for Water Supply, Sanitation and Hygiene. Progress on household drinking water, sanitation and hygiene 2000-2024: Special focus on inequalities. JMP, 2025.
https://washdata.org/reports/jmp-2025-wash-households - World Health Organization. Progress on household drinking-water, sanitation and hygiene 2000-2024: Special focus on inequalities. WHO, 26 agosto 2025.
https://www.who.int/publications/m/item/progress-on-household-drinking-water–sanitation-and-hygiene-2000-2024–special-focus-on-inequalities - UNICEF Data. Progress on household drinking water, sanitation and hygiene 2000-2024: Special focus on inequalities. UNICEF Data, 2025.
https://data.unicef.org/resources/jmp-report-2025/ - World Bank. People using at least basic sanitation services (% of population), indicator SH.STA.BASS.ZS. World Development Indicators.
https://data.worldbank.org/indicator/SH.STA.BASS.ZS - World Bank DataBank. Metadata Glossary – People using at least basic sanitation services, SH.STA.BASS.ZS.
https://databank.worldbank.org/metadataglossary/world-development-indicators/series/SH.STA.BASS.ZS - Lin D. et al. Global, regional, and national burden of inflammatory bowel disease, 1990-2021: insights from the Global Burden of Disease 2021.
https://pmc.ncbi.nlm.nih.gov/articles/PMC11380638/ - Ruan G. et al. Global, regional, and national burden of inflammatory bowel disease in 204 countries and territories from 1990 to 2021: results from the Global Burden of Disease Study 2021.
https://pmc.ncbi.nlm.nih.gov/articles/PMC12448184/ - Santomauro D. F. et al. The global epidemiology and health burden of the autism spectrum: findings from the Global Burden of Disease Study 2021. The Lancet Psychiatry, 2025.
https://www.thelancet.com/journals/lanpsy/article/PIIS2215-0366%2824%2900363-8/fulltext - PubMed. The global epidemiology and health burden of the autism spectrum: findings from the Global Burden of Disease Study 2021.
https://pubmed.ncbi.nlm.nih.gov/39709974/ - Institute for Health Metrics and Evaluation – IHME. Global Burden of Disease Study 2021 Results.
https://vizhub.healthdata.org/gbd-results/ - Institute for Health Metrics and Evaluation – IHME. Global Burden of Disease Study 2021.
https://www.healthdata.org/research-analysis/gbd - International Agency for Research on Cancer. Childhood cancer. IARC, WHO https://www.iarc.who.int/cancer-type/childhood-cancer/
- Steliarova-Foucher E., Colombet M., Ries L.A.G., Moreno F., Dolya A., Shin H.Y., Hesseling P., Stiller C.A., eds. International Incidence of Childhood Cancer, Volume III. IARC Scientific Publication No. 170. Lyon: International Agency for Research on Cancer; 2025. https://publications.iarc.who.int/Book-And-Report-Series/Iarc-Scientific-Publications/International-Incidence-Of-Childhood-Cancer-Volume-III-2025
- WHO. WHO/UNICEF estimates of national immunization coverage. World Health Organization. https://www.who.int/teams/immunization-vaccines-and-biologicals/immunization-analysis-and-insights/global-monitoring/immunization-coverage/who-unicef-estimates-of-national-immunization-coverage
- WHO. WHO/UNICEF Immunization Coverage Estimates – 2024 revision. World Health Organization, 15 July 2025. https://www.who.int/publications/m/item/WUENIC_notes
Le mappe hanno finalità rappresentativa e comparativa. Le distribuzioni visualizzate descrivono pattern geografici generali e non costituiscono, da sole, prova di relazione causale tra gli indicatori considerati.
Autore testo, data mixing e data mining: Davide Suraci
Pubblicato il 5 Giugno 2026 su: Autoimmunity Reactions